Как вырабатывается грудное молоко у женщин. Корма у женщины
что делать для увеличения лактации
Идеальным питанием для новорожденного является грудное молоко. Оно на 100% обеспечивает малыша всеми необходимыми для его полноценного развития и роста витаминами и микроэлементами.
Однако, что делать, если у женщины грудное молоко вырабатывается в недостаточном для питания ребенка количестве. В данном случае кормящей матери придут на выручку специальные аптечные препараты, проверенные методы улучшения лактации, правильное питание и т. п. Давайте подробнее остановимся на том, что делать для увеличения лактации.
Содержание статьи:
Причины гипогалактии
Методы улучшения лактации
Проблема дефицита грудного молока или гипогалактия встречается у 25% женщин. О наличии у кормящей матери данной проблемы могут свидетельствовать следующие моменты:
- Плохая прибавка веса у малыша (менее 18 г за сутки и менее 500 г за месяц).
- Новорожденный часто плачет и капризничает после кормления, постоянно тянется к груди.
- У ребенка наблюдается скудное мочеиспускание. Моча очень концентрированная и имеет темный цвет.
- Длительный сон у младенца. После пробуждения ребенок выглядит сонным и уставшим.
Основные причины гипогалактии:
- Гормональный сбой в организме матери.
- Лактационный криз.
- Кесарево сечение.
- Сильные стрессы, хроническая усталость и длительное нервное перенапряжение.
- Подсознательное нежелание матери кормить грудью.
- Некоторые заболевания сердечно-сосудистой и эндокринной систем.
- Гипоплазия молочных желез.
- Заболевания ротовой полости у младенца.
Нередко гипогалактия возникает из-за неправильной техники грудного вскармливания. Поэтому женщине важно своевременно изучить, как правильно прикладывать младенца к груди. Этому можно научиться на специализированных курсах в медицинских центрах или роддомах.
Следует отметить, что уменьшение лактации у матери носит циклический характер. Каждые 1,5-2 месяца кормящая мать замечает, что лактация стала более скудной. К счастью, в большинстве случаев данная проблема является временной и при правильном питании и кормлении ребенка не по графику, а по требованию, она быстро проходит.
Многие молодые мамы, обнаружив у себя нехватку грудного молока, стараются сразу перейти на специальные молочные смеси, так и не разобравшись в том, как повысить лактацию. Однако ни одна молочная смесь не сможет заменить уникального по своим свойствам и ценности грудного молока. Отказываясь от грудного вскармливания, женщина не только лишает ребенка полноценного комплекса витаминов, но и обрывает ту особую тесную связь, которая устанавливается между кормящей матерью и грудничком.
Как наладить процесс лактации после родов
У здоровой женщины в первые 2 дня после родов выработка грудного молока еще полностью не налажена, в результате чего новорожденный может ощущать нехватку питания. Наладить лактацию можно с помощью правильного питания.
Согласно рекомендации опытных врачей, ежедневно женщина должна получать с пищей не менее 500 ккал. Их с легкостью можно получить, употребляя свежие фрукты и овощи, а также продукты, богатые на белок.
Выработку и качество грудного молока увеличивают следующие продукты:
- Нежирные сорта мяса, сваренного или приготовленного на пару.
- Кефир, йогурт и ряженка.
- Творог.
- Твердый сыр.
- Морковь.
- Тыква.
- Арбузы.
- Дыня.
- Травяные чаи из боярышника, мелиссы, укропа, тмина, аниса и душицы. В чай можно добавить небольшое количество натурального меда.
- Овощные и нежирные мясные бульоны и супы.
- Гречневая, рисовая и овсяная крупы, приготовленные на молоке.
- Свежевыжатый морковный сок.
- Имбирный чай.
- Компот из сухофруктов.
Кормящим матерям не следует злоупотреблять свежим коровьим молоком, так как оно может послужить причиной аллергии и поноса у ребенка. Суточная доза коровьего молока не должна превышать 0,5 л. Лучше всего во время лактации сделать акцент на кисломолочные продукты. Они окажут благотворное воздействие не только на качество и количество грудного молока, но и на состояние ногтей и зубов матери.
Чем усилить лактацию: основные методики
Существует несколько очень простых, но в то же время эффективных методов улучшения лактации. Следовать им может абсолютно любая кормящая мать непосредственно в домашних условиях.
Положительное воздействие на лактацию оказывает:
- Частое прикладывание младенца к материнской груди. Здесь действует известное всем правило: «Спрос рождает предложение». Чем больше ребенок сосет грудь, тем больше у женщины вырабатывается молока.
- Матери не следует отказываться от ночных кормлений, ведь именно ночью у женщины выделяется гормон пролактин, который отвечает за хорошую лактацию.
- После каждого кормления женщине необходимо сцедить остатки молока. Это можно сделать руками или при помощи специального молокоотсоса, который можно приобрести в большинстве аптек.
- Ежедневное употребление женщиной не менее 2-х л жидкости, что является обязательным условием для успешной лактации. Данный объем включает в себя не только питьевую воду, но и соки, супы, травяные чаи и компоты.
- Достаточное количество сна и отдыха. Женщине необходимо стараться отдыхать и спать даже днем, когда засыпает ребенок. Дело в том, что сильная усталость оказывает негативное воздействие на лактацию. Также кормящей матери необходимо исключить чрезмерные физические нагрузки и стрессы. Вместо этого женщине рекомендуется больше гулять на свежем воздухе, слушать приятную и успокаивающую музыку.
- Регулярные массажные процедуры, которые позволяют не только увеличить лактацию, но и избежать застоя молока в груди. Процедуры следует делать после кормления ребенка и сцеживания остатков молока. Предварительно грудь нужно облить теплой водой, температурой не выше 40 ˚С или обтереть мягкой тканью, смоченной в комфортной для тела воде. Затем осторожными круговыми движениями необходимо гладить грудь сверху вниз, а также от центра к краям.
- Не следует давать ребенку сосать пустышку или бутылочку. Дело в том, что механизм сосания соски и груди совершенно разный. Привыкнув к пустышке, младенец может вовсе отказаться от груди, что повлияет на количество вырабатываемого у матери молока.
- Процесс кормления должен проходить в комфортном для матери положении тела. Женщина должна удобно сесть или лечь, что обеспечит хороший отток молока.
Техники грудного вскармливания
Кормящей матери также следует обратить внимание на нижнее белье, которое она носит. Бюстгальтер не должен сдавливать грудь, так как это может повлечь за собой снижение выработки молока. Женщине необходимо отдать предпочтение удобному белью. Желательно, чтобы оно было сделано из натуральных и «дышащих» материалов.
Однако если гипогалактия вызвана физиологическими факторами и серьезными заболеваниями у мамы или малыша, то вышеназванные методы не дадут никаких результатов. В данном случае женщине необходимо обратиться к врачу за лечением и ввести дополнительное вскармливание малыша.
Аптечные препараты для лактации
Практически в каждой аптеке можно купить специальные медицинские препараты, которые улучшают лактацию. К популярным средствам, способствующим повышению количества вырабатываемого грудного молока относятся:
- Лактогонные средства, которые следует принимать только под наблюдением врача, так как они обладают рядом побочных действий и способны вызывать привыкание. К подобным средствам относятся различные лекарства, а также биологически активные добавки, например «Лактагон».
- Гомеопатические препараты, которые обладают неплохой эффективностью, имеют небольшое количество побочных эффектов и не вызывают привыкания. К таким препаратам относится «Апилак», «Млекоин» и «Думил мама плюс».
- Травяные настои. На выработку грудного молока оказывает положительное влияние настой фенхеля, крапивы, корня имбиря, аниса и толокнянки.
Внимание! Если кормящая мама обнаружила у себя дефицит молока, не следует заниматься самолечением. Лучше всего обратиться к врачу-специалисту или опытному консультанту по грудному вскармливанию.
Эффективные народные средства
Улучшить лактацию помогут народные средства, которыми пользовались еще наши бабушки. К подобным средства относятся:
- Настой из семян аниса, фенхеля и укропа, взятых в равном количестве. На 1 ст. л. смеси семян берут 1 ст. кипятка. Семена заливают кипятком, закрывают крышкой и настаивают на протяжении 60 мин. Полученный настой следует пить по 0,5 стакана 2 раза в день за 1 час до еды. Эффект появится уже через 2–3 дня.
- Смесь из 0,5 ст свежевыжатого морковного сока и 2 ст. л. обезжиренного коровьего молока. Данную смесь необходимо пить 3 раза в день.
- Настой, приготовленный из 20 сухих листьев крапивы и 1 л кипятка. Его следует принимать 3 раза в день по 1 столовой ложке до еды.
- Зеленый чай, заваренный на молоке.
Как правило, подобные настои и отвары являются довольно безвредными и в то же время эффективными. Однако перед тем как употреблять то или иное народное средство, лучше всего проконсультироваться с опытным врачом.
Как наладить лактацию после кесарева

Препараты для лактации
Проблемы с грудным вскармливанием нередко возникают после кесарева сечения, которое является огромным стрессом для организма мамы и малыша. Сразу после естественных родов младенца прикладывают к груди, чтобы наладить лактацию и установить связь между матерью и новорожденным. Однако сделать это сразу после оперативных родов нельзя, так как женщина все еще находится под анестезией. В большинстве случаев лактацию можно нормализовать только через несколько суток после родов.
После операции для матери одним из важных моментов является стимулирование выработки грудного молока. Для этого необходимо:
- Постараться через несколько часов после кесарева приложить младенца к груди. Своим сосанием малыш будет стимулировать естественную лактацию. К тому же ребенок получит хоть в небольшом количестве молозиво, которое нужно для его развития.
- Перед кормлением ребенка необходимо аккуратными движениями сделать массаж груди, оказывающий положительное воздействие на лактацию.
- Если ребенок находится в отдельной от матери палате, в данном случае необходимо периодически сцеживать молоко с помощью молокоотсоса. Если младенец постоянно находится рядом с матерью, необходимо прикладывать его к груди как можно чаще.
Таким образом, некоторые кормящие матери могут столкнуться с дефицитом грудного молока. Поэтому перед ними встает задача, что делать для увеличения лактации. В первую очередь женщине необходимо проконсультироваться с врачом, чтобы исключить у себя какие-либо серьезные заболевания.
Если уменьшение лактации не связано с физиологическими причинами, то улучшить выработку молока поможет частое кормление, массаж груди, правильное питание и здоровый образ жизни.
Как кормить грудью — с какой регулярностью, как долго держать у груди смотрите в следующем видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
22 Мар 2018 Валерия 4 Поделитесь записью Рекомендуем прочитать вместе с этой статьейmamyideti.com
Все о кормлении домашних кошек
В настоящее время кошки являются одними из самых популярных домашних животных. Для их нормальной жизнедеятельности, сохранения здоровья, длительного срока активной жизни и нормального размножения необходимо сбалансированное кормление с использованием качественных и разнообразных кормов. Рационы питания кошки должен удовлетворять ее потребности в энергии, белке, жире, углеводах, минеральных веществах, витаминах. Несбалансированность рационов по любому из этих показателей приводит к нарушениям обмена веществ и, как следствие, к различным заболеваниям. Морфофизиологические и этологические особенности питания и пищеварения кошекКошки — исключительные хищники. Строение челюстей и зубов этих животных приспособлено к совершению мощных режуще-рвущих движений для разрывания сырого мяса. У них отсутствуют жевательные коренные зубы, в отличие от всеядных животных. У кошек однокамерный желудок. По сравнению с собаками, у них менее развито разделение желудка на отделы и менее развита слепая кишка.
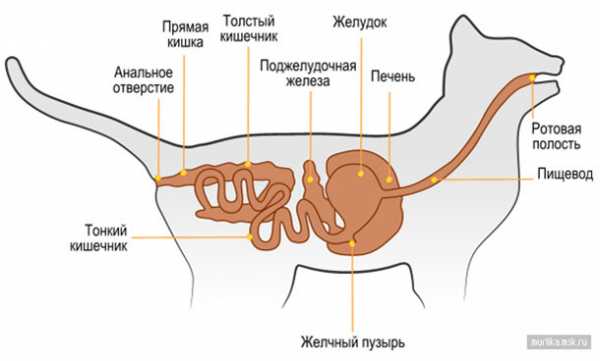
Кошки обычно неторопливы в процессе приема пищи. Даже при почти однородной массе еды, они будут отбрасывать относительно мелкие частицы, которые им не нравятся. Это осторожное, а иногда и избирательное поведение закрепило за ними репутацию капризных или разборчивых едоков. Поэтому, в сравнении с тем, что дают собакам, для кормления этих домашних хищников используются пищевые ингредиенты более высокого качества как в промышленных, так и в приготовленных в домашних условиях кормах. Кошки не любят холодную пищу, что естественно для плотоядного животного, которое ест свою добычу сразу же после поимки.
Вкус и запах корма имеет большое значение для кошек. Многие кошки любят пробовать новый для них корм и предпочитают его привычному. В сухих кормах промышленного изготовления сильные вкусовые компоненты (продукты гидролиза жиров и белков) дополнительно разбрызгивают на внешней стороне крокет. Кошки, в отличие от собак, не различают сладкий вкус и, соответственно, равнодушны к сладкому компоненту в пище. Другими факторами, влияющими на привлекательность корма для кошек, являются его консистенция, влажность, размер частиц и твердость.
Потребности кошек в питательных веществах и энергииПотребность в энергии и питательных веществах зависит от многих факторов: массы тела, возраста, пола, температуры окружающей среды, состояния шерстного покрова, конституции и физиологического состояния животного (беременность, лактация и др.). Известно, что чем меньше животное, тем выше отношение площади поверхности тела к его массе и тем больше потери теплоты с поверхности и интенсивнее обмен веществ. Например, взрослая некастрированная кошка массой 4 кг должна потреблять 1340 кДж энергии в сутки, что соответствует 335 кДж на 1 кг массы тела. Для сравнения, женщина в возрасте 25 лет весом 60 кг должна потреблять 12500 кДж, или 208 кДж на 1 кг массы тела. Потребность беременных кошек в энергии возрастает на 30-50%, а у лактирующих кошек – в 3-4 раза выше по сравнению с периодом покоя.
Значение белка в рационе огромно. Потребность в белках у кошек приблизительно в три раза больше, чем у собак. Причина этого заключается не в том, что они имеют исключительную потребность в незаменимых аминокислотах, а в том, что при недостатке белка в корме ферменты печени продолжают разлагать белок собственных клеток. Собаки адаптируются к уменьшенному потреблению белка посредством заметного уменьшения его разложения.
Основной фактор, объясняющий такую высокую потребность кошек в белке – это его полноценность, которая определяется такими параметрами, как аминокислотный состав, а также наличие незаменимых аминокислот (аргинин, валин, гистидин, лизин, лейцин, изолейцин, метионин, фенилаланин, треонин, триптофан). Кошки обладают высокой потребностью в серосодержащих аминокислотах, которые необходимы для роста шерсти и выделения с мочой уникальной аминокислоты, называемой фелинином. Возможно, фелинин играет роль в мечении территории, так как содержится в высокой концентрации в моче взрослых котов. Еще одной незаменимой для кошек аминокислотой является таурин, он не присутствует в белках, но содержится в достаточных количествах в тканях животного происхождения. Недостаточность пищевого таурина, а также низкий уровень пищевого цистина и метионина приводят к различным заболеваниям, таким как центральная дегенерация сетчатки у кошек, к обратимой кардиомиопатии, к нарушениям деятельности репродуктивной системы у самок и развивающимся отклонениям у котят.
Животные жиры оказывают большое влияние на вкусовую привлекательность и пищевую ценность кошачьего корма. Растительное масло менее привлекательно по вкусу, чем животные жиры. Если не брать во внимание пищевую ценность жира как богатого источника энергии, это вещество играет две другие основные роли - носитель жирорастворимых витаминов и источник важных для жизнедеятельности организма незаменимых жирных кислот.
Нормы содержания жира в ежедневном рационе составляют 15% для взрослых кошек и 20% для котят.
Углеводы также важны в сбалансированном и правильном кормлении кошек. Сахар и крахмал относятся к легкоусвояемым углеводам, а клетчатка – к трудноусвояемым. У кошек клетчатка способствует формированию каловых масс и профилактике запора и диареи. Кошкам и котятам на 1 кг массы тела необходимо получать 2, 7 г легкоусвояемых углеводов и 0, 32 г клетчатки. Избыток легкоусвояемых углеводов может привести к ожирению и развитию сахарного диабета.
Рацион кошки должен быть сбалансирован по содержанию витаминов и минеральных веществ. У молодых животных потребность в витаминах и минеральных веществах в 1, 5-2 раза выше, чем у взрослых. У беременных кошек потребности возрастают на 20-50%, а у лактирующих – в 2-3 раза. Недостающее количество минеральных веществ и витаминов восполняют за счет использования соответствующих кормовых добавок или специальных препаратов. Следует помнить, что кошкам надо вводить в рацион не каротин, а витамин А (β-каротин в витамин А в их организме не превращается). Для этой цели лучше всего подойдет не морковь, а печень, поскольку первая содержит каротин, а не витамин А.
Кормление кошек промышленными кормами Промышленные корма разделяются на два вида — консервированные (влажные) и сухие. Как следует из названий, основной характеристикой, отличающей их друг от друга, является степень содержания воды.Консервированные корма содержат 75 — 85% воды, они прошли стерилизацию и содержатся стерильными в непроницаемых банках или пакетах. Этот метод проведения обработки и упаковки гарантирует их безопасность из-за отсутствия бактерий и плесневых грибов. При покупке консервов необходимо проверять целостность упаковки, удостовериться в отсутствии ржавчины на банках, их «вспучивания». Содержимое консервов (разные виды мяса, рыбы, субпродуктов, костная мука, кровь, злаковые и бобовые растительные добавки) соединяются с необходимыми минеральными веществами и витаминами, чтобы довести общее содержание питательных элементов до рекомендованного уровня. Консервированные «влажные» корма более привлекательны и легче усваиваются кошками. Кошачьи консервы, как и консервы для людей, должны иметь пометку на этикетке о составе, времени изготовления и сроках годности. На продукте обязательно указывается, является ли корм полноценным, т.е. способен ли он удовлетворить все пищевые потребности кошки при кормлении только этим кормом.
В сухих кормах для предотвращения развития плесени и порчи содержание влаги уменьшают до 8-12%. Большинство сухих кормов для кошек – это прессованные печенья (гранулы, крокеты), состоящие из тех же ингридиентов, что и влажные аналоги. Практически все сухие корма являются полнорационным питанием для кошек. Следует помнить, что при кормлении кошек сухими кормами животным будет требоваться значительно большее количество питьевой воды для восполнения жидкости в организме.
Ветеринарные диеты. На сегодняшний день на рынке представлены всевозможные корма для профилактики и лечения различных заболеваний (мочекаменной болезни, ожирения, сахарного диабета, пищевой аллергии, заболеваний ЖКТ, печени, почек и др.). Эти корма обладают особыми характеристиками питательных веществ, а поэтому их следует применять только по назначению ветеринарного врача.
Промышленные корма по цене подразделяются на три класса: супер-премиум, премиум и эконом. Более низкая стоимость кормов эконом-класса обусловлена большим содержанием в них ингридиентов растительного происхождения. В свою очередь, корма премиум и супер-премиум классов состоят по большей части из продуктов животного происхождения.
В условиях урбанизации использование готовых промышленных кормов становится наиболее удобным для владельцев, так как они не требуют времени на приготовление, не нуждаются в особых условиях хранения, обычно расфасованы в разовые упаковки на одно кормление или на сутки (консервированные). Практически у каждой фирмы-изготовителя имеется широкий ассортимент рационов для животных различных возрастных, физиологических и половых групп. На этикетке всегда указывается назначение и суточные дачи корма в зависимости от возраста и живой массы особей. При кормлении промышленными кормами не требуется дополнительно вводить какие-то витаминные и минеральные добавки. Не превышайте нормы и частоту кормления, рекомендованные производителем или ветеринарным специалистом.
В сочетании с выбранными кормами нельзя давать кошке «натуральные» лакомства – кусок сырого мяса, сыр, сливки, поскольку это нарушает установленный баланс и сразу же отразится на здоровье животного.
Кормление кошек кормами, приготовленными в домашних условиях В настоящее время традиционная пища в значительной мере вытесняется промышленно приготовленными и сбалансированными кормами. Болезни при использования таких сбалансированных кормов отмечаются крайне редко. Если же вы планируете кормление своей кошки натуральной пищей, вам необходимо будет затратить усилия и время на то, чтобы составить правильный сбалансированный рацион для животного, иначе возникновение проблем со здоровьем будет неизбежно.
В настоящее время традиционная пища в значительной мере вытесняется промышленно приготовленными и сбалансированными кормами. Болезни при использования таких сбалансированных кормов отмечаются крайне редко. Если же вы планируете кормление своей кошки натуральной пищей, вам необходимо будет затратить усилия и время на то, чтобы составить правильный сбалансированный рацион для животного, иначе возникновение проблем со здоровьем будет неизбежно. Мясо и мясные субпродукты. Мясо — источник железа, жиров, большинства незаменимых аминокислот и некоторых витаминов группы В. Продукты из мяса обладают высокими вкусовыми качествами, невероятно нравятся кошкам и собакам и при грамотном использовании соответствующих добавок представляют собой прекрасный рацион для натурального кормления кошек. Животным можно давать любое мясо – говядину, баранину, мясо птицы, кролика. Из субпродкутов это могут быть печень, почки, легкие, сердце и др. Обычно в мясе содержится мало кальция, но много фосфора, поэтому употребление только мясного рациона может привести к дисбалансу минеральных веществ в организме. В таком случае необходимо обогащать мясной рацион минеральными добавками и некоторыми витаминами.
Несмотря на то, что рыба по сравнению с мясом не так вкусна, качество содержащегося в ней белка не ниже, чем в мясных. Рыба в виде филе без костей содержит очень мало кальция и фосфора, поэтому без минеральных добавок в данном случае не обойтись. Жирная рыба богата витаминами А и D, а печень трески и палтуса — особенно богатый источник этих жирорастворимых витаминов.
И в мясе, и в рыбе могут присутствовать паразиты, поэтому перед употреблением эти продукты необходимо подвергать соответствующей термообработке. Мясо можно проваривать или обдать кипятком, а вот рыба пригодна только после проварки. При варке нельзя добавлять соль и специи. Нельзя давать кошкам мясо и рыбу с костями, так как животные часто травмируют осколками костей желудочно-кишечный тракт. Это также может привести к закупорке кишечника, которая без оказания своевременной помощи может закончиться гибелью животного.
Молочные продукты содержат высококачественный белок с более сбалансированным аминокислотным составом, чем мясо или рыба. Некоторые кошки не переваривают молочный сахар (лактозу), у них может возникнуть диарея. В таком случае им не рекомендуется давать молоко и молочные продукты. Остальным животным рекомендуется потреблять около 20 мл молока на 1 кг веса тела.
Молоко — это хороший готовый источник энергии, высококачественного белка, жира, углеводов, кальция, фосфора, витамина А, витаминов группы В и некоторых микроэлементов. Сливки, сметана и сыр (продукт коагуляции молочных белков) очень нравятся кошкам. Однако, эти продукты содержат очень много жиров, поэтому их можно давать кошкам исключительно в качестве лакомства, а лучше не давать вообще. Творог, который готовят из обезжиренного молока, практически не содержит жира, зато содержит кальций и фосфор, поэтому его можно добавлять в рацион.
Яйца обычно используются при кормлении щенков и котят, так как в них содержится больше количество белка, железа, фолиевой кислоты, рибофлавина, витаминов А, В12 и D и других питательных веществ. В сыром яичном белке содержится антивитамин авидин, поэтому перед кормлением яйца необходимо сварить.
Злаки. Цельные зерна таких злаков, как пшеница, овес, ячмень, рис, кукуруза содержат примерно 9-14% белка, 2-5% жира и около 70-80% углеводов в виде крахмала. В сравнении с кукурузой и рисом пшеница, овес и ячмень содержат больше белков и меньше жиров. Проростки пшеницы и других злаков являются богатыми источниками тиамина, белка, жира и витамина Е. Но несмотря на всю полезность, злаки не очень нравятся кошкам. По сравнению с другими видами кормов, злаки хуже перевариваются, особенно, если они плохо помолоты или не приготовлены соответствующим образом. Тонкий помол или термическая обработка в значительной степени повышают количество усваиваемой энергии и перевариваемость злаков.
Овощи — прекрасный источник витаминов группы В, которые, однако, разрушаются при кипячении и теряются вместе с овощным отваром. Корнеплоды богаты крахмалом и в сыром виде плохо перевариваются кошками. Из овощей кошке разрешается давать кабачки, морковь, разные виды капусты, тыкву, огурцы или помидоры. Свеклу и картошку можно давать ради разнообразия, но не чаще двух раз в месяц. Овощи должны добавляться в небольшом количестве, так как в основном они обеспечивают моторику кишечника за счет содержания клетчатки.
Как правильно составить рацион кормленияРацион кормления кошек должен соответствовать потребностям животных в питательных веществах и энергии. Корма следует давать в таком количестве, которое не будет оказывать негативное воздействие на здоровье питомца. По объему и содержанию сухих веществ рацион кормления должен соответствовать вместимости пищеварительного канала и способности организма переваривать и всасывать питательные вещества.
Для обеспечения полноценного кормления желательно, чтобы в структуре рационов кошек энергетическая питательность белков составляла в среднем 36%, углеводов – 34%, жиров – 30%. Среди углеводов 4-6% должно быть представлено овощами и злаками.
Таблица 1. Примерные нормы кормления кошек, граммы в сутки.
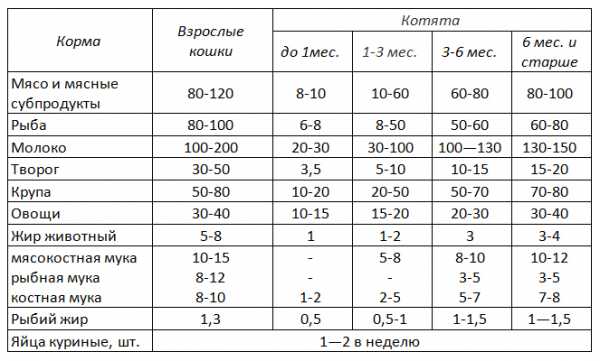 Кормление взрослых кошек
Кормление взрослых кошекВзрослой кошке необходимо давать 150-200 г питания на натуральном кормлении в сутки. Основу суточного рациона будут составлять мясо, мясные субпродукты или рыба, в среднем они должны занимать 60-65% (2/3) всего рациона по питательности. Остальные 35-40% должны приходиться на молочные продукты, яйца, овощи и крупы.
Кошек необходимо кормить минимум 3 раза в сутки, поэтому можно разделить дачу продуктов, например, утром и вечером давать кашу с мясом (рыбой, субпродуктами), в соотношении: 1 часть крупы на 5 частей мяса. В обед можно дать молоко, творог с яйцом. Для удобства можно сделать свой собственный «комбикорм», то есть смешать все ингридиенты (вареную крупу, мясо с жиром, яйцо, овощи, творог) и прокрутить в мясорубке или измельчить в блендере. В качестве источника кальция, фосфора и других минеральных веществ нужно добавлять костную или мясокостную муку.
При кормлении кошек натуральными кормами нужно регулярно осматривать ротовую полость на предмет появления и развития зубного камня. Это объясняется тем, что в таких кормах очень мало твердых частиц, которые механически снимали бы его, как это происходит, например, при кормлении сухими промышленными кормами. При необходимости нужно обратиться к врачу, чтобы убрать камни посредством ультразвуковой или механической чистки.
Если у вас кастрированная кошка или кот, то необходимо следить за весом животного. Если на обычном рационе питомец стремительно набирает вес, то необходимо уменьшить общее количество корма примерно на 20%.
Кормление котятВ течение первых 4-5 недель жизни единственным кормом новорожденных является материнское молоко, и в этом возрасте им не нужны никакие добавки. В это время желательно, чтобы скорость увеличения веса котенка составляла примерно 100 г в неделю. Котята питаются молоком матери 30-40 суток, подкармливать их нужно начинать с 20-30-дневного возраста. Иногда молока матери недостаточно для нормального роста котят. В этом случае можно использовать подогретое до 27-30° коровье молоко с добавлением 1 куриного яйца на 0, 5-1 л. Также можно применять специальные готовые рационы (заменители кошачьего молока), которые следует разводить теплой водой и предлагать котятам с небольшими интервалами в течение дня и ночи.
Начиная примерно с 3-4 недель котята начинают проявлять интерес к корму, которым питается их мать. С 2-3 недельного возраста можно давать котятам слизистые геркулесовые каши на молоке с добавлением сливок и куриного яйца, их добавляют в горячую кашу для повышения содержания белков и жиров. С возрастом в рацион включают мясо и рыбу в вареном виде. Можно также давать промышленные корма: измельченный влажный корм в неглубоком подносе или размоченный в воде или молоке сухой корм. Этот корм может не отличаться от рациона взрослой особи, но лучше, если он будет изготовлен специально для котят. Как только котята начинают принимать твердый корм, начинается процесс отъема от матери. Полный отъем обычно происходит в возрасте 6-10 недель. К 7-8 недельному возрасту живая масса котят должна составлять 600-1000 г.
Котят в возрасте до 3х месяцев необходимо кормить довольно часто (6 раз в день) маленькими порциями или предоставлять им длительный и непрерывный доступ к пище, поскольку они не склонны переедать. В возрасте 3-6 месяцев котят кормят 4-5 раз в день, с 6 до 9 месяцев – 3-4 раза в день, с 9 до 12 – как и взрослых, 2-3 раза в день.
Кормление кошек старше 8 летСтареющим животным надо давать корм с высокими вкусовыми качествами и с большим содержанием энергии, но небольшими порциями. Важно следить за аппетитом кошки, при длительной анорексии (особенно, если у кошки наблюдается избыточный вес) развивается липидоз печени.
Старых кошек с больными зубами следует кормить хорошо измельченными или увлажненными кормами. Большое значение имеет свободный доступ к чистой воде, поскольку пожилые кошки имеют проблемы с процессом терморегуляции, и обладают пониженной чувствительностью к жажде, что может вызвать обезвоживание организма.
Кормление беременных и кормящих кошекНормальная продолжительность беременности у домашних кошек составляет 64 дня (от 62 до 70). Едва ли не с первого дня беременности у кошки начинает постепенно меняться масса тела. Причем большая часть приобретенного веса при вынашивании котят является следствием материнства, а не следствием роста плодов. Число котят в помете обычно составляет 3-6, а иногда и до 8 новорожденных.
Потребность самок в энергии в первую половину беременности увеличивается в 1, 2-1, 5 раза, во вторую – в 1, 5-2 раза по сравнению с потребностью в период покоя. Начиная с 7 недели и до родов норму дневного рациона немного снижают. У беременных кошек, как правило, наблюдается повышенная потребность в воде. В рацион не следует включать слишком объемистые корма и продукты, вызывающие вспучивание кишечника, например, черный хлеб, картофель, горох, кислое молоко. Для повышения биологической ценности рациона в 1, 5-2 раза повышают содержание витаминов и минеральных веществ. На заключительной стадии беременности в рационе повышают содержание жира, что увеличивает жизнеспособность и массу новорожденных котят. Начиная с третьей недели беременности кошку необходимо кормить не менее 3 раз в день, а с 7 недели – 4-5 раз.
Нормы кормления лактирующих животных зависят от числа новорожденных и продолжительности кормления котят молоком. Кошки обычно кормят котят до 6-10 недельного возраста. По сравнению с периодом покоя потребности в энергии и питательных веществах могут возрастать в 3-4 раза. За 1 раз котенок высасывает около 5 г молока. Лактирующих кошек кормят вволю, не реже 5-6 раз в сутки. В первые 6 часов после родов дают только воду. Лучше если консистенция корма будет жидкой, поскольку это будет способствовать более обильному выделению молока.
www.zoovet.ru
Норма сахара в крови у кормящей женщины
Беременность и период лактации – прекрасное время в жизни каждой матери, однако оно сопряжено с рядом трудностей и опасностей.
Так, обязательно необходимо знать какова норма сахара в крови у кормящей женщины, поскольку с этим показателем связана диагностика серьезных заболеваний. От чего же зависит уровень глюкозы и в чем особенность кормления грудью при диабете – расскажем в нашей сегодняшней статье.
Какова норма сахара у кормящих матерей
Все женщины в период вынашивания ребенка сдают массу анализов, в том числе и крови, которые помогают выявить те или иные отклонения состояния здоровья, а также дают полное представление о течении беременности.
В некоторых случаях анализ показывает отклонение от нормы уровня сахара в крови или, если говорить более грамотно, глюкозы. В норме это значение варьируется в промежутке от 4 ммоль на литр, до 5-5,5.
Конечно, данный показатель может меняться в зависимости от времени забора крови – так, в утренние часы на голодный желудок значение сахара в крови ниже, чем, например, после плотного обеда, однако в любом случае уровень глюкозы не должен превышать 6,5-7 ммоль на литр.
Почему сахар в крови у кормящей мамы может отличаться от нормы
Если анализ на уровень сахара в крови показал значительное отклонение от нормы, то женщине диагностируют диабет. Обычно это происходит еще во время беременности и заболевание перетекает в послеродовой период. Такой диабет еще называют гестационным и встречается он только у беременных и кормящих матерей.
Возникновение этой болезни связано с тем, что в период беременности определенные гормональные изменения в организме женщины приводят к накоплению глюкозы в крови. В том случае, если поджелудочная железа не справляется с таким повышенным объемом, возникает диабет.
Чаще всего у кормящих матерей диагностируют это заболевание, если они имеют одну или несколько предрасположенностей к нему. Вот некоторые из них:
- Избыточный вес;
- Наследственность;
- Постоянное высокое артериальное давление;
- Ребенок родился очень крупным;
- Немного повышенный сахар в крови.
Перечисленные отклонения значительно повышают риск возникновения гестационного диабета, а потому такие кормящие мамочки обязательно должны следить за уровнем глюкозы в крови, для быстрого реагирования, в случае его резкого повышения.

Влияет ли уровень сахара в крови женщины на грудное вскармливание
Теперь давайте разберемся с тем, отражается ли как-либо наличие гестационного диабета на грудном кормлении.
Женщины, которые страдают от этого заболевания чаще всего испытывают некоторые проблемы с производством грудного молока. Поскольку во многом лактация зависит от баланса в работе гормонов, то любой сбой в этой сфере приводит к нарушению работы молочных желез.
Также при повышенном сахаре увеличивается риск развития молочницы или мастита у кормящей матери. Если эти заболевания вовремя не вылечить, то возможны осложнения. При этом молочница практически всегда передается и грудничку, а потому лечение необходимо проводить совместно и одновременно.
Не стоит забывать и о том, что пониженная выработка грудного молока, вследствие диабета, требует прикладывать ребенка к груди гораздо чаще, чем это делается при отсутствии заболевания. В среднем кормящие матери с повышенным сахаром должны кормить грудничка порядка 10-12 раз ежедневно.
Такая частотность не только гарантирует сытость карапуза, но и помогает поддерживать активную выработку молока.
Особенности ГВ при уровне сахара в крови выше или ниже нормы
Во врачебной среде считается, что именно прикладывание к груди помогает бороться с этим заболеванием и способствует предотвращению его появления у ребенка. Дело в том, что в грудном молоке содержатся вещества, которые помогают стабилизировать уровень инсулина в крови, благодаря чему грудничок избавляется от предрасположенности к диабету.
Также вскармливание грудным молоком способствует нормализации уровня сахара и в крови самой кормящей мамы. Прикладывание ребенка к груди нормализует гормональный фон, а поскольку гестационный диабет вызван именно сбоем в работе гормонов, то это помогает победить болезнь.
Самая ценная часть грудного молока при диабете – молозиво. Именно в этой жидкости содержатся соединения, которые и помогают грудничку справиться с предрасположенностью к болезни. Довольно часто в медицине практикуется сбор молозива до начала прикладывания к груди и последующее его хранение.
Это делается для того, чтобы можно было сразу после рождения дать грудничку лечебную жидкость и тем самым нормализовать уровень инсулина в его крови.
Каждая кормящая мать, которая страдает от диабета, должна помнить, что в период лактации уровень глюкозы в крови часто и довольно быстро меняется, а потому необходимо постоянно его проверять. Лучше всего это делать до и после приема пищи, а также после кормления грудью.

Рекомендации по грудному вскармливанию при уровне сахара отличном от нормы
- Тело кормящей матери использует значительное количество собственных запасов глюкозы для того, чтобы напитать ею молоко. Именно поэтому важно следить за тем, чтобы он не был повышенным перед процессом кормления.
- Лучше всего перед каждым прикладыванием к груди съедать что-нибудь. Это могут быть, например, орешки. Лучше всего держать такие закуски рядом с собой или зоной кормления, чтобы при необходимости можно было перекусить прямо во время прикладывания к груди.
- Каждая кормящая мать должна увеличить количество калорий, потребляемых в сутки. Не являются исключением и те мамы, которые страдают от диабета. Требуется порядка 500 лишних калорий, однако при составлении нового меню обратите внимание на то, что некоторые продукты могут вызвать аллергию у карапуза.
- Производство молока требует большого количества жидкости, поэтому не стоит думать, что постоянная жажда связана с диабетом. Конечно, чтобы делать какие-либо выводы необходимо все время проверять уровень сахара.
- Молодой маме необходимо много спать и постараться избегать сильных стрессов. Недосып и психическая нагрузка могут привести к тому, что уровень сахара поднимется еще выше.
- Не забывайте о том, что при диабете прикладывать ребенка к груди надо довольно часто. Убедитесь, что у вас всегда есть с собой какая-либо закуска, которую легко и быстро можно перекусить перед кормлением или прямо во время него.
Как видите, норма сахара в крови у кормящей женщины – чрезвычайно важный показатель, благодаря которому можно диагностировать наличие диабета. Если вы столкнулись с тем, что ваш уровень глюкозы значительно выше или ниже нормального значения, то вам обязательно требуется внести поправки в свой рацион и схему питания, а также проконсультироваться с врачом.
mama-news.ru
Мастит у кормящей матери: признаки, симптомы и лечение
Мастит (грудница) – это воспалительное заболевание, возникающее в ткани молочной железы у женского пола в возрасте 15-45 лет. Чаще всего грудница развивается у женщин в период лактации. Однако бывает так, что мастит может появиться и у женщин вне лактационного периода. Крайне редко патология может развиться у мужчин и детей.

Причины мастита у кормящей матери
Каждая мама после выписки из роддома получает определенные рекомендации от своего лечащего доктора. Одна из таких рекомендаций — как не допустить возникновения мастита. Но, тем не менее, болезнь начинает развиваться по следующим причинам:
- Последствия застоя молока в молочных железах (лактостаз). Существует два фактора возникновения: первый — редкое прикладывание малыша к груди, а второй – молоко вырабатывается в большом количестве.
- Ослабленная иммунная система. На этом фоне организм кормящей матери очень уязвим, и существует опасность заражения разными инфекциями.
- Инфекция, попавшая через трещины в сосках (появляются при неправильном захвате ребенком груди).
- Ношение тесного бюстгальтера. Итог ношения такого белья — застой молока, потому что из-за неправильно подобранного лифчика на некоторых участках грудных желез происходит сжатие.
- Переохлаждение (в основном это касается межсезонья).
- Стресс.
- Интенсивные физические нагрузки.
- Мастит может быть осложнением после длительной простуды во время грудного вскармливания.
- Хирургическое вмешательство.
- Травма груди.
- Неправильное соблюдение личной гигиены. Лактационный мастит могут вызывать как редкие, так и частые гигиенические процедуры. Недостаточный уход может стать причиной попадания и роста стафилококковых, стрептококковых, грибковых микроорганизмов, что приводит к развитию послеродового мастита. Частые водные процедуры тоже могут привести к трещинам сосков, следовательно, начнет развиваться болезнь.
- Употребление жидкости в малом количестве.
- Наличие опухоли в груди.
Но самая главная причина, из-за которой у женского пола появляется грудница — это присоединение инфекционного возбудителя к запущенному лактостазу.
Признаки мастита при кормлении грудью
Грудница всегда развивается на фоне не пролеченного лактостаза, длительность которого превышает трое суток. Как правило, болезнь протекает остро. Основные симптомы появляются в течение нескольких часов.
Симптомы развития мастита:
- Снижается выработка грудного молока.
- Ощущаются ноющие боли в груди как вовремя грудного вскармливания, так и после.
- Температура от 38ºС.
- Проявляется интоксикация организма – озноб, слабость, головная боль.
- Кожный покров молочной железы становиться красной и горячей на ощупь.
- Болезненные ощущения, когда прикасаешься рукой к очагу воспаления на молочной железе.
Чаще всего у кормящих грудница развивается в обеих молочных железах, что собственно осложняет процесс восстановления лактации.
ВАЖНО! В отличие от лактостаза, при мастите прикладывать малыша к груди не рекомендуется. Все дело в том, что грудное молоко, как из инфицированной, так и из здоровой груди, содержит огромное количество болезнетворных микроорганизмов, которые попав в желудочно-кишечный тракт ребенка, могут вызвать серьезные болезни. Помимо этого, основу лечения мастита составляет прием антибиотиков, следовательно, при кормлении они попадают в организм крохи через грудное молоко.
Стадии развития заболевания и возможные осложнения
У грудницы можно выделить три стадии развития:
У каждой стадии свои симптомы и особенности лечения.
Симптомы серозной стадии:
- резкое увеличение температуры;
- боль в груди;
- ощущение холода, сопровождающееся мышечной дрожью;
- в месте поражения наблюдается покраснение кожи.
На данной стадии, болезнь вызывается воспалением, которое образуется из-за застаивания молока. В этом случае необходимо как можно быстрее приступить к лечению, иначе инфекция в организме начнет стремительно развиваться и перерасти в инфильтративный мастит.
Симптомы инфильтративного мастита:
- постоянная слабость;
- чувство боли во время кормления;
- в подмышечных впадинах увеличиваются лимфатические узлы;
- болезненные ощущения при надавливании молочной железы;
- в груди прощупываются уплотнения;
- плохой отток молока.
Если проигнорировать лечение и на этой стадии, то начнет развиваться следующая – гнойная.
Читайте также: диета и питание при мастопатии молочной железы
Симптомы гнойной стадии:
- на месте воспаления образуются гнойные участки;
- в районе гнойника, кожный покров обретает ярко красный цвет;
- отек в груди;
- ноющая боль в молочных железах;
- температура тела достигает 40 градусов;
- вместе с молоком выделяется гнойный экссудат.
Чтобы не дойти до этой стадии мастит необходимо вовремя лечить. Что касается грудного вскармливания, то в данном случае оно нежелательно.
Чего нельзя делать

Если доктор поставил диагноз «мастит», то запрещается делать следующее:
- Массировать и разминать грудь.
- Сцеживать молоко дольше 30 минут, иначе отек станет еще больше.
- Прогревать грудь теплыми компрессами, принимать теплый душ, потому что даже небольшое локальное тепловое воздействие на грудь может увеличить воспаление, особенно если наблюдается повышение температуры тела.
- Спиртовые и спиртосодержащие лечебные повязки. Во-первых, спирт согревает, следовательно, происходит усугубление воспалительного процесса. Во-вторых, спирт, даже если его использовать наружно, сокращает выработку окситоцина, что приводит также к осложнению процесса.
Отдельно стоит отметить какое количество жидкости должна употреблять кормящая мамочка, которой был поставлен диагноз «мастит». Кормящей маме врачи рекомендуют пить столько, сколько ей хочется, по возможности распределяя на небольшие порции. Само питье должно быть слегка прохладным или комнатной температуры, потому что употребление горячей жидкости большими порциями может вызвать дополнительный, часто болезненный приток молока.
Лечение мастита
При обнаружении первых симптомов грудницы, женщине необходимо сразу отправиться на прием за консультацией к специалисту, но ни в коем случае лечиться самостоятельно. На сегодняшний день существует следующие направления по лечению грудницы у кормящей мамы:
- Консервативная (медикаментозная) терапия.
- Хирургическое вмешательство.
- Рецепты народной медицины.
Консервативная (медикаментозная) терапия
Условия, когда врачи применяют консервативную терапию для лечения мастита:
- Если общее состояние больного – удовлетворительное.
- С момента появления первых признаков болезни не прошло больше 3 дней.
- Температура не поднимается выше отметки 37 °C.
- Отсутствуют симптомы гнойно-воспалительного процесса.
- Неприятное ощущение в груди.
- Анализы крови практически без отклонений.
Читайте также: Как и чем лечить фиброзно-кистозную мастопатию
После того как женщина обратится к врачу ей будет назначено соответствующее лечение, которое предполагает выполнение следующих указаний:
- Поменьше двигаться.
- Инфицированная грудь должна обязательно придерживаться правильно подобранным бюстгальтером.
- Сцеживать молоко каждые 3 часа, а для уменьшения болезненных ощущений во время процедуры, женщине назначаются анестезирующие новокаиновые блокады и антибактериальные препараты, которые вводятся совместно.
Так как чаще всего болезнь провоцируется болезнетворными микроорганизмами, то без медикаментов здесь никак не обойтись. А вот какие это должны быть лекарства подскажет врач.
Помимо антибактериальных медицинских препаратов, врачи рекомендуют пропить антигистаминные средства и пройти курс витаминотерапии (прием витаминов группы B и C). Если терапия дает положительные результаты, то через несколько дней лечащий доктор назначает ультравысокочастотную терапию и ультразвук. Благодаря проведению таких физиотерапевтических процедур, у женщин быстро восстанавливается нормальная работа молочных желез.
ВАЖНО! Доктора не рекомендуют кормить малыша больной грудью, так как молоко может содержать болезнетворные микроорганизмы, а изменение его состава может стать причиной серьезных нарушений в работе органов желудочно-кишечного тракта ребенка.
Хирургическое лечение
Если болезнь перешла в гнойную стадию, то здесь без хирургического вмешательства не обойтись. Женщину с таким диагнозом кладут в больницу, где врачи оперируют инфицированного человека под общей анестезией, придерживаясь следующих принципов:
- Выбрать такое место для надреза, чтобы была возможность сохранить не только эстетичный внешний вид груди, но и ее функции.
- В процессе операции провести тщательную очистку экссудата и удалить поврежденные ткани.
- После операции обязательно промыть рану и создать благоприятные условия для протекания восстановительного процесса ее поверхности.
Пациенту, который проходит послеоперационную реабилитацию, врачи назначают медикаментозную терапию для вывода токсинов из организма.
Народная медицина
Учитывая всю серьезность данного заболевания, очень важно обратиться к специалисту как можно раньше. Если врач назначил медикаментозную терапию, то в качестве дополнения можно воспользоваться рецептами народной медицины:
- Для обмывания инфицированной груди сделать настой из ромашки и тысячелистника (соотношение пропорций 1:4).
- Для прикладывания компрессов – закипятить 400 мл воды, добавить в нее 2 столовой ложки соли, затем остудить до комнатной температуры. Далее повязку, смоченную лекарственным раствором прикладывать к больному месту.
- Для приема внутрь — 3 раза в день по 100 мл шалфейного настоя (1 столовую ложку соли травы залить 200 мл кипятка и дать настояться).
ВАЖНО! На начальном этапе развития заболевания запрещено прикладывать согревающие компрессы, иначе это может привести к развитию гнойно-воспалительного процесса.
Правила лечения грудницы дома:
- Лечить затянувшуюся болезнь нужно только антибиотиками, которые выпишет лечащий доктор.
- Систематически бережно массировать грудь без лишнего усердствования и сдавливания.
- Никакие народные средства (прикладывание листьев капусты, марлевые компрессы с соком каланхоэ) не смогут устранить развивающуюся в груди инфекцию. Они могут только притупить на время боль.
- Никаких прогреваний и спиртовых компрессов, потому что тепло усилит циркуляцию крови, что приведет к распространению инфекции по всему организму и сделает отек еще больше.
Как не допустить возникновение мастита
Чтобы избежать возникновения мастита кормящей маме следует:
- один раз в день принимать теплый душ;
- регулярно прикладывать ребенка к груди;
- сцеживать молоко только по необходимости;
- во время кормления использовать разные позы для лучшего опустошения груди во всех молочных долях;
- избегать переохлаждения;
- кормить поочередно, то левой, то правой грудью;
- при возникновении трещин, наносить заживляющую мазь/крем;
- массирование груди;
- носить свободный бюстгальтер, который не будет сдавливать грудь, спину и подмышечные впадины
- отлучать от груди естественным образом.
Читайте также: Можно ли имбирь при грудном вскармливании?
В период отлучения ребенка от грудного вскармливания нельзя стягивать молочные железы.
Если возникла острая необходимость отлучить от груди (например, серьезная болезнь матери, длительный прием медикаментов), то в таком случае необходимо проконсультироваться со специалистом и обязательно сцеживаться до постепенного угасания лактации.
Итак, мастит/грудница очень серьезное и опасное заболевание, которое чревато тяжелыми осложнениями. Каждая мамочка должна заботиться о своем здоровье, и помнить о том, что теперь она в ответе не только за себя, но и за здоровье и жизнь своего малыша! Но если женщине все-таки довелось узнать что такое мастит, то своевременное обращение к врачу и выполнение всех назначенных ей рекомендаций, позволит вернуться к грудному вскармливанию в короткие сроки.
www.mammologia.ru
Польза грудного вскармливания для женщины
Все знают, что грудное вскармливание полезно для малышей. А знаете ли вы, что кормить грудью полезно и для мам? Вокруг то и дело слышно, что кормление забирает силы и губит здоровье женщины. Но так ли это? Мало кому известно, что грудное вскармливание так же полезно для здоровья матерей, как и детей.
Грудное вскармливание — это не только продолжение естественного физиологического процесса, который начался с зачатия и беременности. Кормление полезно не только потому, что предотвращает послеродовое кровотечение сразу после родов, или просто приятно пока женщина кормит. Положительный и защитный эффект кормления заметен на протяжении всей жизни женщины. Сегодня у нас есть достаточно научных данных о том, что кормлению грудью не просто полезно, а и том, что если женщина не кормит грудью, повышается вероятность, что она заболеет некоторыми видами рака или остеопорозом.
К сожалению, даже те медработники, которые знают о пользе кормления для матерей, редко уделяют внимание этой теме, когда консультируют будущих родителей, а в книгах и журналах она вообще зачастую не упоминается. Почему же кормление грудью полезно для женщин? Почему так мало мам об этом знают?
Влияние грудного вскармливания на физиологию женского организма
Сразу после родов, когда ребенок часто прикладывается к груди, гипофиз матери выделяет гормон окситоцин. Окситоцин не только стимулирует выделение молока из молочных желез (рефлекс выброса молока или «приливы»), но и сокращает мышцы матки. Это предотвращает послеродовые кровотечения и способствует инволюции матки (возвращению матки к добеременному состоянию).Женщинам, которые кормят искусственными заменителями грудного молока, часто сразу после родов ставят капельницы с синтетическим оксотоцином, однако в течение нескольких следующих дней, когда риск кровотечений наиболее высок, они остаются без защитного действия окситоцина.
КАК ПРАВИЛО, у женщины нет месячных, пока она кормит ребёнка ИСКЛЮЧИТЕЛЬНО грудью, не докармливая его смесью и не прикармливая взрослой едой, и когда она не дает ребенку пустышку. Лактационная аменорея (отсутствие менструаций во время грудного вскармливания) у кормящих длится от нескольких месяцев до нескольких лет, в отличие от женщин, которые кормят детей искуссвенными смесями. Какая польза от отсутствия месячных? Аменорея ЧАСТО помогает естественно ОТСРОЧИТЬ наступление следующей беременности, а также сохраняет железо в организме матери.
Количество железа, которое расходуется во время лактации намного меньше, чем при кровопотере во время менструаций, поэтому по сравнению с некормящими мамами, у кормящих мам РЕЖЕ бывает железодефицитная анемия. Чем дольше мама кормит грудью, и чем дольше не возвращаются месячные, тем меньше риск анемии (прим.:. Кровопотеря во время обычных месячных незначительна и не приводит к анемии. Риск анемии есть только у женщин с чрезмерно обильными или продолжительными месячными. Разница в заболеваемости анемией между кормящими и некормящими может объяснятся более частыми беременностями у некормящих.)
Отдаленная польза грудного вскармливания
Сегодня появляется все больше данных о том, что грудное вскармливание полезно не только сразу после родов. Научные исследования показывают, что кормление грудью очень важно для здоровья матери. Если женщина не кормит, это отрицательно влияет на обмен веществ, повышает риск заболеть разными видами рака, а также можно плохо сказаться на психологическом здоровье матери.
Выработка молока — активный метаболический процесс, во время которого расходуется примерно 200-500 калорий в день. Некормящей маме необходимо проплыть минимум 30 бассейнов или ежедневно ездить на велосипеде в гору в течение часа, чтобы потратить столько же калорий. Ясно, что у кормящих мам БОЛЬШЕ ШАНСОВ быстрее сбросить вес, набранный вовремя беременности. Исследования подтверждают, что некормящим мамам сложнее похудеть и тяжелее поддерживать обычный для них вес, чем кормящим мамам.
Стабильный нормальный вес особенно важен для женщин, у которых появился диабет во время беременности (гестационный диабет). После родов у кормящих женщин с гестационным диабетом уровень сахара в крови ниже, чем у некормящих матерей с тем же диагнозом. Этим женщинам особенно важно сбросить лишний вес, потому что у них и без того повышен риск развития диабета в будущем, а лишний вес еще больше увеличивает риск диабета. Кормление грудью помогает поддерживать нормальный вес, а значит снижает риск диабета в будущем. Женщинам с юношеским диабетом нужно меньше инсулина на протяжение периода кормления грудью, потому что кормление снижает уровень сахара в крови.
У кормящих матерей обычно высокий уровень «хорошего холестерина» ( холестерин липопротеинов высокой плотности). Нормальный вес, нормальный уровень сахара в крови и высокие показатели «хорошего холестерина» — всё это может в будущем снизить риск сердечно-сосудистых заболеваний. Для женщин это особенно важно, поскольку инфаркты — ведущая причина смертности среди женщин (Прим.редактора. По данным Всемирной организации здравоохранения сердечно-сосудистые заболевания — http://www.who.int/mediacentre/factsheets/fs334/ru/index.html во всем мире. И действительно, самые свежие исследования показывают, что у кормящих, которые суммарно в течение жизни кормили два года и дольше, риск ишемической болезни сердца оказался ниже, чем у некормящих. http://www.llli.org/Russian/subject/outcomes/womenshealth.html#Cardiovascular%20disease.)
Давайте теперь поговорим о кальции. Вы, наверное, слышали, что во время кормления у женщины вымывается кальций из костей. Поскольку женщины теряют кальций в период лактации, некоторые медработники ошибочно полагают, что среди кормящих женщин выше риск остеопороза. (Прим.: Содержание кальция и фосфора в крови кормящих женщин выше, чем у нелактирующих. Лактация стимулирует всасывание кальция и активной формы витамина Д, который помогает усваивать кальций. Это особенно заметно после прекращения кормления. Такие изменения в механизме всасывания, усвоения и выделения кальция могут способствовать сбережению кальция во время лактации. Даже если женщина потребляет мало кальция, никакой пользы от добавок кальция к питанию нет. Исследования показывают, что в группе, которую докармливали дополнительным кальцием, излишки кальция выделялись с мочой. Однако современные исследования показывают, что после прекращения кормления, у женщин, кормивших грудью, плотность костей возвращается к показателям до беременности, или становится даже выше. Как видите, лактация укрепляет кости и снижает риск остеопороза. Более того, женщины, которые не кормили грудью, более подвержены риску переломов шейки бедра после менопаузы.
В результате многочисленных исследований было обнаружено, что некормившие женщины более подвержены раку органов репродуктивной системы. Раком яичников и матки чаще страдают женщины, которые не кормили грудью. Возможно, это происходит из-за повторных циклов овуляции и влияния эстрогена, уровень которого выше у женщин, которые не кормят. Анализ данных 47 эпидемиологических исследований из 30 стран, где сравнивали 50 тысяч женщины с раком груди и около 100 тысяч женщин без рака груди, показал, что, по сравнению со здоровыми женщинами, среди женщин, которые заболели раком груди больше тех, кто вообще не кормил грудью. Также выявилось, что средняя суммарная продолжительность грудного вскармливания среди заболевших более чем в два раза меньше (Collaborative Group on Hormonal Factors in Breast Cancer). Причиной этого явления может быть подавление овуляции и пониженный уровень эстрогенов; но важно и то, что грудное вскармливание — нормальная физиологическая функция грудных желез. Такое предположение появилось в ходе исследования, в котором женщины, кормившие только одной грудью, значительно чаще страдали раком той молочной железы, которая не лактировала. (Ing, Ho, and Petrakis 1977).
В двух исследованиях было зафиксировано обострение ревматоидного артрита среди кормящих матерей. Однако другое исследование выявило, что степень тяжести и уровень смертности от ревматоидного артрита были выше среди женщин никогда не кормивших грудью. (Прим. http://www.llli.org/Russian/subject/outcomes/womenshealth.html#RA у кормящих матерей ниже риск заболеть ревматоидный артритом, причем, чем дольше кормить, тем ниже риск.)
О других исследованиях о том, http://www.llli.org/Russian/subject/outcomes/womenshealth.html.
Итак, грудное вскармливание снижает факторы риска возникновения трёх самых серьёзных заболеваний среди женщин: рака женских органов, болезней сердца и остеопороза, не оказывая при этом заметного отрицательного влияния на здоровье женщины, вопреки распространенным заблуждениям.
www.baby.ru
Как вырабатывается грудное молоко у женщины: схема появления
Материнское молоко называют уникальным продуктом питания для новорожденного. Оно богато полезными веществами и хорошо усваивается в организме малыша. Как вырабатывается грудное молоко и как обеспечить лактацию на протяжении нескольких лет? Эти вопросы занимают умы всех женщин, родивших ребенка. Ведь грудное вскармливание положительно влияет на здоровье крохи и его матери.
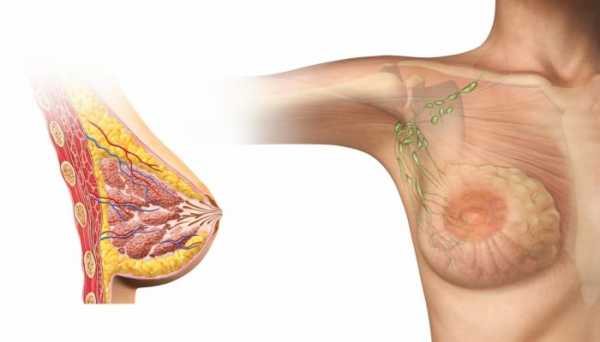
Внутреннее строение молочной железы
Молочная железа представляет собой парный симметричный орган, прикрепленный к большой грудной мышце, отвечающей за ее подтянутость и форму.
Основными компонентами женской груди являются:
- Железистая ткань – подразделяется на несколько молочных долек, каждая из которых имеет индивидуальный млечный проток с альвеолой на конце. Продуцирование грудного молока происходит в альвеолах. От них исходит млечный синус, который находит выход на соске, откуда и вырабатывается молоко.
- Жировая прослойка – формирует объем грудных желез и располагается в промежутках между молочными дольками.
- Соединительная ткань – отвечает за разделение молочных долек между собой.
- Сосково-ареольный комплекс – самая чувствительная часть груди, с помощью которой и происходит грудное вскармливание. Раздражение нервных окончаний на соске приводит к активной выработке грудного молока.
Еще во время беременности женская грудь претерпевает множество изменений, становится более упругой и чувствительной, слегка набухает за счет разрастания млечных протоков и жировой прослойки. Женщины нередко жалуются на наличие болезненных ощущений, которые с течением времени проходят, когда организм окончательно перестраивается под новое состояние.

Польза грудного молока
При грудном вскармливании происходит полноценный рост и развитие ребенка.
Основные полезные аспекты:
- утоляет не только чувство голода, но и жажды
- окситоцин, вырабатываемый в процессе кормления, отвечает за хорошее настроение и спокойствие матери и ребенка
- укрепляет иммунную систему
- элементы, входящие в состав грудного молока, способствуют легкой адаптации ребенка к новым для него условиям
- антибактериальный эффект грудного молока позволяет использовать его с целью лечения насморка и конъюнктивита у новорожденных, а также трещин на сосках у матери
- антитела, содержащиеся в мамином молоке, позволяют избежать возникновения аллергических реакций
- грудное молоко является профилактикой онкологических заболеваний
Употреблять в пищу грудное молоко взрослым людям не рекомендуется. Взрослый организм далеко не всегда способен переварить содержащиеся в нем ферменты, что приводит к нарушению работы желудка.
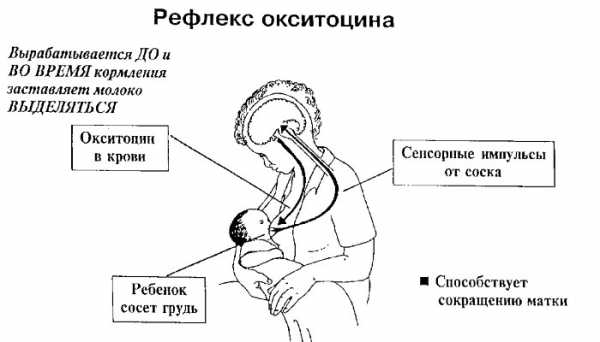
Влияние гормонов
Гормональный фон играет значительную роль в формировании лактации. Баланс гормонов в организме женщины обеспечивает активную перестройку внутри молочных желез и выработку грудного молока.
Обратите внимание! Рекомендация пользователей! Для лечения и профилактики заболеваний груди, наши читатели успешно используют эффективное средство по борьбе с этими недугами. Кедровая живица улучшит циркуляцию крови, снимет отеки, а пчелиный яд снимет болевой синдром Избавиться от боли...»Чтобы понять, как образуется грудное молоко, необходимо рассмотреть две разновидности гормонов:
- пролактин
- окситоцин
Пролактин ответственен за стимуляцию выработки молока. В момент кормления нервные окончания реагируют на сосание груди и посылают сигнал в гипофиз, который в свою очередь начинает активно вырабатывать пролактин. Наибольшей концентрации пролактин достигает во время окончания кормления, что способствует притоку грудного молока для следующего раза.
Секреция молока и сосание груди ребенком связаны напрямую. Данный процесс получил название рефлекс пролактина. Повышенная активность выработки пролактина отмечается в ночные часы, именно поэтому кормления ночью особенно важны для нормального протекания лактации. Дополнительной функцией данного гормона является минимизация активности яичников, что приводит к отсутствию менструации.
Окситоцин отвечает за выделение молока из груди матери. Во время кормления вместе с пролактином увеличивается количество окситоцина. Он стимулирует работу мышечных клеток молочных желез, расположенных вокруг альвеол. Сокращение мышечных клеток приводит в действие грудное молоко, и оно начинает течь по направлению к соскам.
Дополнительно окситоцин осуществляет сокращение мышц в матке. Данный процесс позволяет избежать послеродовых кровотечений и привести матку в обычное состояние.
Связь выделения грудного молока и стимуляции соска принято называть рефлексом окситоцина. Активизируется окситоцин исключительно в момент кормления, после чего прекращает свою работу. Эмоциональная настроенность матери на грудное вскармливание повышает эффективность «работы» окситоцина.

Лактогенез
Грудное молоко отличается нестабильностью своего состава и изменяется на протяжении долгого времени. Проходит четыре этапа становления от молозива до зрелого молока.
Основные этапы:
- Молозиво перед родами – появляется на 6-7 месяце беременности, что говорит об успешной подготовке груди к предстоящей лактации. Выработка молозива может причинять дискомфорт в виде болезненных ощущений в груди и пачкать одежду. Рекомендуется приобрести в аптеке специальные прокладки для груди и менять по мере их намокания. В это время необходимо обеспечить гигиену молочных желез, и омывать грудь несколько раз в сутки теплой водой без мыла.
- Молозиво в первые дни после родов – отличается повышенной концентрацией полезных элементов и малым объемом. Однако ребенку вполне хватает даже малого количества молозива, чтобы утолить голод. Молозиво играет важную роль в становлении иммунитета новорожденного, поэтому первое прикладывание к груди должно произойти как можно раньше.
- Переходное молоко – не имеет точных временных границ. Объем выделяемого молока может значительно превышать требования ребенка. Кормить ребенка следует по требованию и избегать дополнительного прикорма искусственными смесями. Со временем гормоны и сами молочные железы подстроятся под требования малыша, и молока будет выделяться столько, сколько он съедает за один раз.
- Зрелое молоко – формируется за 1-3 месяца с момента рождения ребенка. Зрелое молоко отличается от переходного тем, что приходит в момент кормления и в том объеме, который необходим ребенку для полноценного питания. Если ребенок съел 100 мл грудного молока, то грудь дополнится таким же количеством для следующего раза. Для того, чтобы удостовериться, хватает ли ребенку молока, проследите за тем, сколько раз за день он писает. Более 12 раз в сутки считается нормой.

Лактационные кризы
Лактационный криз может возникать несколько раз в первый год жизни ребенка. В этот момент ребенок может испытывать повышенное беспокойство, плохо спать по ночам, постоянно требовать грудь. Объясняется это тем, что ребенку недостаточно питания ввиду быстрого роста и развития организма. Наступает критический момент в трехнедельном, шестинедельном, трехмесячном и шестимесячном возрасте, когда наблюдаются активные скачки роста ребенка.
Оценить ситуацию можно при помощи подсчета мокрых пеленок. Более 10 штук за сутки у девочек и более 12 штук за сутки у мальчиков – норма. Следовательно, ребенок получает необходимое количество молока. Также необходимо отслеживать прибавку в весе. Недельная норма – около 113 граммов. Эти два фактора позволяют удостовериться в достатке молока.
Даже если ребенок ест сначала одну грудь, а после берется за другую, то не стоит переживать. Этот факт не говорит о наступлении лактационного криза, а скорее свидетельствует об отсутствии надлежащего ухода за младенцем. Стрессовые ситуации также могут спровоцировать повышение аппетита.
С лактационными кризами сталкиваются далеко не все кормящие матери. Иногда они проходят незаметно. Главное – не беспокоиться, ведь грудное молоко из-за стресса может и вовсе пропасть. Ваш ребенок станет лучшим помощником в борьбе с кризами. Активное сосание груди приведет выработку молока в норму, и вы даже не заметите, что его было в недостатке.
Теперь немного о секретах борьбы с болью в груди
Если вы читаете эти строки, можно сделать вывод что все ваши попытки по борьбе с болью в груди не увенчались успехом… Вы даже что-то читали о лекарствах, призванных победить заразу? И в этом нет ничего удивительного, ведь мастопатия может быть смертельно опасна для человека – она способна очень быстро развиваться.- Частые боли в груди
- Дискомфорт
- Переживания
- Выделения
- Изменения на коже
Грудное вскармливание является важным этапом в жизни ребенка и мамы. Чтобы вырабатывалось достаточно количество грудного молока, рекомендуется чаще прикладывать ребенка к груди, употреблять в пищу продукты, способствующие активной выработке и улучшающие вкус молока. У женщин есть прекрасная возможность дать ребенку полноценное питание, поэтому не стоит от нее отказываться и вводить искусственные смеси в качестве дополнения.
bolivgrudi.ru
Запор у кормящей мамы
При ГВ нередко наблюдается запор у кормящей мамы. Эти негативные изменения могут обнаружиться еще в период беременности. После рождения ребенка происходят гормональные изменения и смена рациона, которые могут спровоцировать осложненную дефекацию.
Если запор связан с родами, то он появляется по причине травмирования прямой кишки. В совокупности с неправильным питанием и отсутствием двигательной активности у мамы могут обнаружиться нарушения пищеварения. Поэтому важно знать, как лечить запор после родов.
Почему возникает запор?
Запор при грудном вскармливании может появиться под воздействием различных факторов. Они могут быть как психологического, так и физиологического характера.
- Часто новоиспеченная мамочка, особенно если у нее первый ребенок, имеет постоянный страх после родов при походе в туалет. Он связан с расхождением швов после разрыва промежности или эпизиотомии. Поэтому опорожнение кишечника затрудняется из-за боязни.
- Провоцирующим запоры фактором является неправильное питание. Многие женщины заботятся, чтобы у грудничка не было аллергии, поэтому вводят в рацион скрепляющие продукты неосознанно. Также нарушение режима питания связывают с боязнью поправиться, стрессом после родов.

- Образ жизни после родов становится менее активным, что провоцирует запоры.
- Иногда женщина не имеет возможности посетить туалет, так как младенец постоянно требует внимания.
- Провоцировать запоры могут различные заболевания (воспаления в кишечнике, геморрой, нарушения нервной системы, аутоиммунные болезни, неправильный обмен веществ и работа эндокринной системы).
- Запор у кормящей матери может быть вызван приемом лекарственных препаратов.
- Сниженная перистальтика кишечника наблюдается при гормональных изменениях в организме.
- После родов невосстановившаяся матка может давить на кишечник, что становится причиной застоя каловых масс.
- При вынашивании ребенка кишечник подстраивается под растущую матку. Поэтому для восстановления после родов ему требуется время. В этот период возможны различные нарушения пищеварения.
- Затруднение опорожнения может быть вызвано гипотрофией мышц органов малого таза.
Симптоматика
У кормящей мамы при запорах могут наблюдаться различные неприятные симптомы. Основным из них считается отсутствие выхода кала при дефекации, т. к. он не может полноценно продвигаться по всем отделам кишечника. Также наблюдаются:
- вздутие живота;
- тяжесть;
- ощущение неполного выхода каловых масс.
 нарушение сна головная боль
нарушение сна головная боль
За счет этого при запоре может снизиться аппетит, потеряться интерес к еде. Дополнительными признаками, сопровождающими застойное состояние, являются:
- болезненные ощущения в области живота;
- головная боль;
- нарушение сна;
- снижение активности;
- раздражительность.
Кал, который выходит из кишечника, твердый. Он может иметь форму горошка. При этом количество его резко уменьшается.
При запорах иногда появляется белый налет на языке, а также неприятный запах изо рта. Могут наблюдаться пожелтение кожи и ее сухость. При лактации эти признаки являются тревожными, так как могут отразиться на состоянии малыша.
Характер запора у кормящей мамы
Запоры после родов при грудном вскармливании выражаются в отсутствии дефекации на протяжении трех и более дней. В зависимости от того, какие физиологические или психологические причины вызвали его, он может быть двух видов:
- Анатомический запор является следствием кесарева сечения или другой операции. Также на его возникновение влияет питание кормящей мамы. В этом случае снижается мышечный тонус стенок кишечника.
- При спастическом запоре затруднение отхождения каловых масс наблюдается из-за психологической составляющей. Это может быть стресс, депрессия, нервное напряжение или переживания.
В некоторых случаях лечения не требуется, так как пищеварительная функция нормализуется спустя 2-3 недели после рождения ребенка. Но если симптомы не проходят по истечении этого времени, то необходима консультация врача.
Женщине важно знать, что многие лекарственные препараты запрещены при кормлении грудью. Если принимать их, то они могут проникнуть в кровь и молоко, что отразится на процессе лактации. В худшем случае медикаменты повлияют на рост и развитие ребенка. Поэтому врач должен рассказать, что делать кормящей маме при возникновении запора.
Лечение
Лечение запора при грудном вскармливании начинается далеко не с приема лекарственных препаратов. Женщине нужно попробовать сначала более безопасные методы восстановления пищеварительной функции.
Питание и активность
Основную роль в лечении играет диета кормящей женщины. Может получиться так, что, сменив рацион, мама сразу же почувствует улучшения.
Питание должно быть полноценным и разнообразным. Не стоит бояться вводить в рацион полезные продукты, опасаясь аллергической реакции малыша. Если делать это небольшими дозами и постепенно, то негативных изменений не будет.
В период лечения необходимо употреблять овощи, фрукты, которые имеют в составе большое количество клетчатки. Полезное влияние на организм при запоре оказывается:
- морковью;
- тыквой;
- свеклой;
- арбузом;
- сливами;
- абрикосами.

Не нужно в больших количествах есть их в течение суток. В этом случае организмам маме и малыша будет причинен только вред. Важно отслеживать реакцию — собственную и ребенка, чтобы выявить положительное влияние.
Помимо фруктово-овощной диеты, стоит разнообразить рацион:
- овсяной кашей;
- отрубным хлебом;
- сухофруктами;
- подсолнечным маслом;
- киви.
Они также способствуют нормализации пищеварения и помогают застоявшимся каловым массам выйти наружу.
Также важно соблюдать питьевой режим. В день необходимо выпивать не менее двух литров воды. Разрешено употребление компотов из сухофруктов, узвара, чая.
Помимо регулирования питания, необходимо уделить внимание повышению двигательной активности. Важно совершать длительные прогулки, побольше двигаться. Тогда возрастает работоспособность кишечника, за счет чего каловые массы измельчаются.
Лекарственные препараты
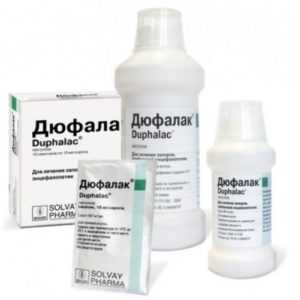 Широко известные слабительные медикаменты при грудном вскармливании не применяются. Они могут вызвать нарушение стула у ребенка, так как проникают в молоко. Поэтому необходимо подобрать медикаменты, разрешенные при лактации.
Широко известные слабительные медикаменты при грудном вскармливании не применяются. Они могут вызвать нарушение стула у ребенка, так как проникают в молоко. Поэтому необходимо подобрать медикаменты, разрешенные при лактации.
- Часто врачи назначают кормящим женщинам сироп Дюфалак. Он способствует облегчению кишечника, его опорожнению. Препарат пьется в несколько приемов в дозировке, назначенной медиком.
- Также при ГВ разрешено средство Нормазе. Оно изготовлено на основе пребиотика лактулозы. Препарат способствует размягчению каловых масс и заселению кишечника полезными лакто- и бифидобактериями.
- При длительном застое применяют свечи от запора Глицериновые. Они быстро помогают очистить кишечник. Также разрешается использование микроклизм Микролакс. Но стоит помнить, что такие меры должны быть только экстренными. Нельзя использовать препараты ежедневно, так как могут наблюдаться вымывание полезных веществ и привыкание организма к стимуляции.
Если проблемы у женщины проявляются еще в период беременности, то стоит заранее позаботиться о профилактике. Важно нормализовать режим питания, включив в рацион полезные фрукты и овощи. Таким способом удастся избежать проблем после родов.
1zhkt.ru




















